যারা Diuresis করে তারাই Diuretics। আর Diuresis মানে হল বেশি বেশি মূত্র বিসর্জন করা।
আচ্ছা পানি খেলেও তো মূত্রের পরিমাণ বাড়ে, তাহলে এটাও কি Diuretic? হ্যা, এটাও Diuretic।
Diuretics কিভাবে শরীর থেকে পানি বের করে?
খুব সহজে বললে kidney এর glomerular filtration এ যে Na থাকে তার বেশিরভাগ আবার tubular reabsorption হয়ে রক্তে ফিরে আসে, আর এভাবেই plasma osmolality maintain থাকে। কিন্তু Diuretics এই Na reabsorption কে inhibit করে, ফলে বেশি বেশি Na বের হয়ে যায়। সাথে plasma osmolality maintain করতে পানিও বের হয়ে যায়। আর এভাবেই তারা কাজ করে।
উপরে দেখলাম Na বের হয় সাথে water। Na বের হওয়ার পরিমাণ water বের হওয়ার পরিমাণ থেকে বেশি, ফলে হয় Hyponatremia। Diuretics যে প্রথমদিকে Hyponatremia করে এ আমরা সবাই জানি, তবে একটা ব্যতিক্রম আছে! আর সেটা হল Osmotic diuretics যারা Hypernatremia করে অর্থাৎ Na বাড়ায়।
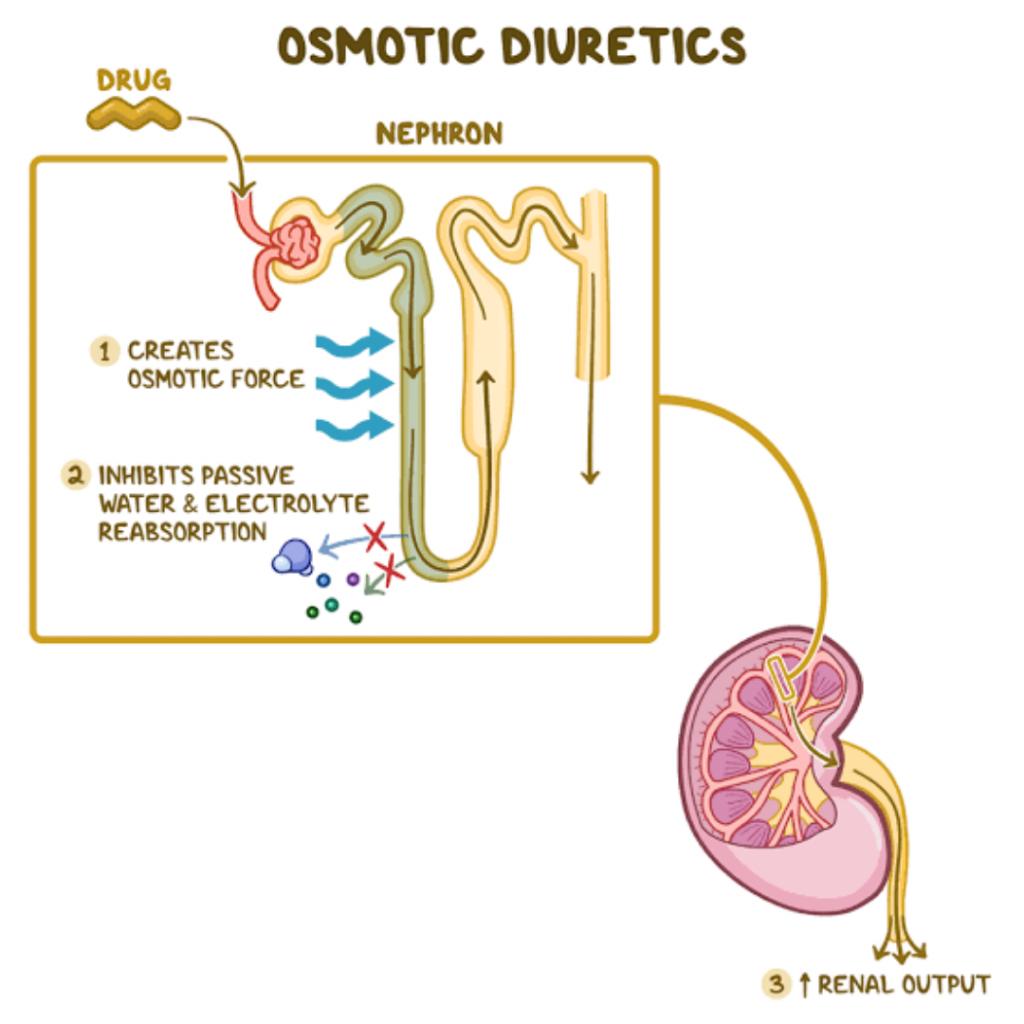
Osmotic diuretics কিভাবে Na বাড়ায়?
Mannitol, Urea- এদেরকে Osmotic diuretics বলে, কারণ এরা plasma osmolality বাড়িয়ে osmotic diuresis করে। আমরা জানি plasma হল ECF এর অংশ। Mannitol ব্যবহারে ECF এর osmolality বেড়ে গিয়ে ICF অর্থাৎ cell এর ভিতর থেকে পানি osmosis এর মাধ্যমে বাইরে অর্থাৎ ECF এ বের হয়ে আসে। যার ফলে ECF volume যায় বেড়ে, osmolality যায় কমে। আর এটা তো জানিই plasma osmolality কমলে ADH secretion ও কমে, বাড়ে মূত্রের পরিমাণ, অর্থাৎ Diuresis। তাহলে আমাদের হিসাব মিলে গেল।
Mannitol কোন cell কতৃক absorb হয়না, ফলে কিছুক্ষণ পর এটাও kidney দিয়ে বের হওয়া শুরু করে, সাথে পানিকেও টেনে নিয়ে যায়। এখানে যেহেতু শুধু পানিই কমছে, Na এর কোন সম্পর্ক নাই, তাই তারা Hypernatremia করে।
উপরের কথাগুলো বুঝলেই আমরা এটা বুঝবো যে osmotic diuretics কেন cerebral oedema তে indicated, কিন্তু contraindicated অন্যান্য oedema যেমন pulmonary oedema, cardiac failure, renal failure এ।
একটু ব্যাখা করি। Cerebral oedema তে mannitol brain cell থেকে পানি বের করে ECF এ নিচ্ছে, oedema কমে যাচ্ছে। এই পানি back flow করে আর cell এ ঢুকছে না, কারণ ততক্ষণে mannitol kidney দিয়ে বের হওয়া শুরু করবে এবং সাথে osmotic diuresis হিসেবে water কে সাথে নিয়ে যাবে। Back flow করার মত পানি আর plasma তে থাকবে না। তাই নিশ্চিন্তে intracranial pressure কমাতে এটা ব্যবহার করা যায়। কিন্তু pulmonary oedema তে ধরুন এটা ব্যবহার করা হল, প্রথমত oedema কমালেও তারপরই আবার water back flow করে oedema restore করবে।
কিভাবে Mannitol oedema করে?
যখন mannitol দেওয়া হয় তখন initially plasma osmolality বাড়ে, বাড়ে cardiac workload। এরপর যখন cell থেকে water draw করা শুরু করে তখনও cardiac workload বাড়ে। Heart এত load এ pump করতে পারে না, ফলে pulmonary venous congestion হয়ে pulmonary oedema develop করে। তাই প্রথমে pulmonary oedema কমালেও, পড়ে এটা আবার aggravate করে। তার সাথে যদি renal failure থাকে তো কোন কথাই নাই, mannitol বের হতে পারবে না, ফলে সে cell থেকে পানি টেনে ECF এ বের করতেই থাকবে। যার ফলে plasma volume বেড়ে osmolality ও আস্তে আস্তে কমতে থাকবে, plasma volume বাড়ার জন্য cardiac workload ও আস্তে আস্তে বাড়তে থাকবে – যে কারণে heart failure এও এটি contraindicated। একই কারণে এটা একমাত্র cerebral oedema তেই indicated।
Diuretics এর কাজ মূলত kidneyকে কেন্দ্র করে।
Osmotic diuretics বাদ দিয়ে বাকি যারা থাকে, তারা হলঃ
- Carbonic anhydrase inhibitor – Acetazolamide, etc। কাজ করে মূলত Proximal Convulated Tubule ( PCT) এ।
- Loop diuretics – Frusemide, etc। কাজ করে মূলত Ascending limb of loop of Henle তে, নাম তাই Loop diuretics।
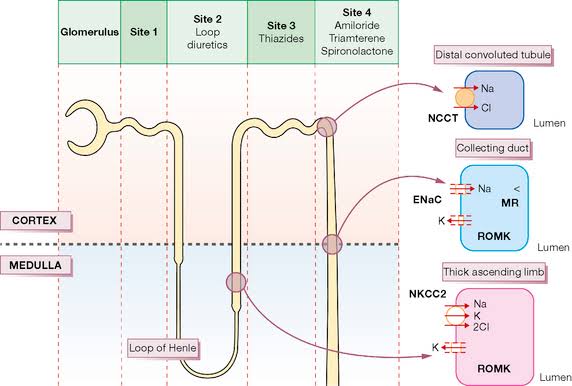
- Thiazide diuretics – Hydrochlorothiazide, etc। কাজ করে মূলত Distal Convulated Tubule (DCT) এ।
- Potassium sparing diuretics (Aldosterone antagonists) – Spironolactone, etc। কাজ করে মূলত Distal Convulated Tubule ও collecting duct (CD) এ।
- Vasopressin (ADH) receptor antagonist – Tolvaptan, etc। কাজ করে মূলত Distal Convulated Tubule ও collecting duct এ।
Function জানতে কোথায় কোন channel থাকে সেটাও একটু মনে রাখতে হবে।
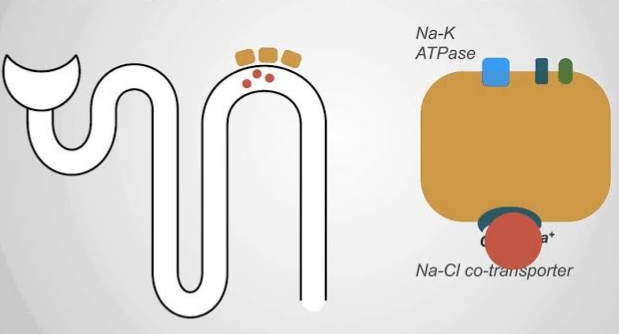
Ascending limb of loop of Henle
- Na K Cl co-transport: Na K Cl তিনটাই ঢোকে
- Ca channel: Ca ঢোকে
- Mg channel: Mg ঢোকে
Distal Convulated Tubule
- Na Cl co-transport: Na Cl দুটোই ঢোকে
- Na Ca counter-transport: Na বের হয়, Ca ঢোকে
Collecting Duct
- Na K counter-transport: Na ঢোকে, K বের হয়
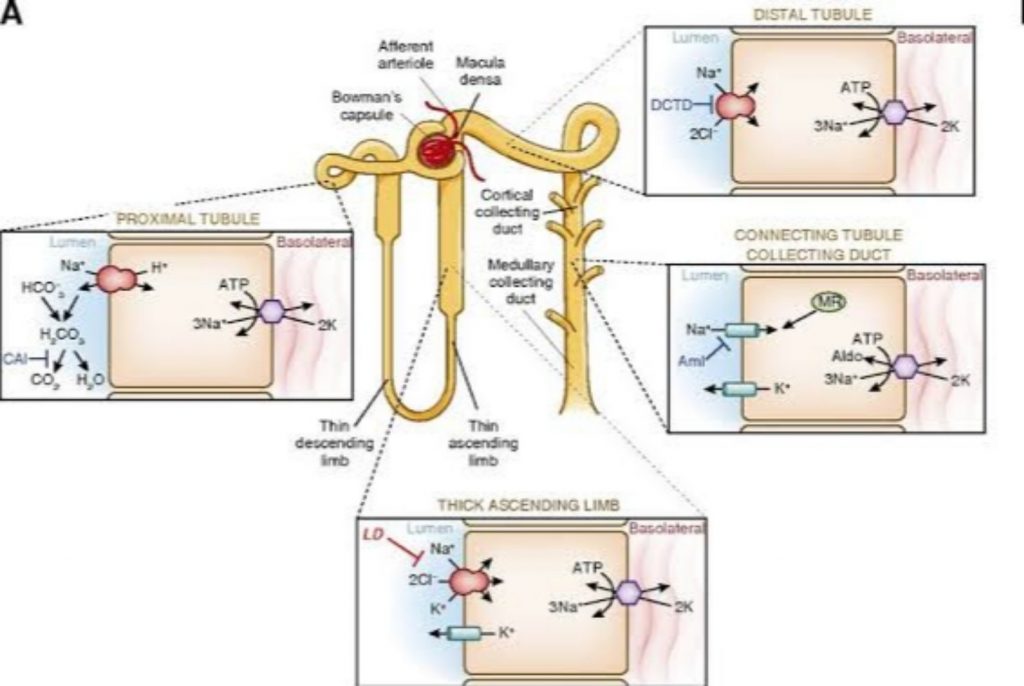
এবার আসি, কে কিভাবে কাজ করে? মাথা ঠান্ডা রেখে মনযোগ দিয়ে ধীরে ধীরে পড়ুন আর চিন্তা করুন!
Carbonic anhydrase inhibitor:
এরা nephron এর proximal tubular epithelial cell এ Carbonic anhydrase enzyme কে inhibit করে। যার ফলে CO2 ও H2O থেকে H2CO3 তৈরি হয় না, H2CO3 ভেঙে H+ ও HCO3- ও তৈরি হয় না।
PCT এর একটা বিষয় হল, এখানে Na+ reabsorption হয়ে তার বিপরীতে H+ loss হয়। অন্যদিকে HCO3- reabsorption হয়ে তার বিপরীতে Cl- loss হয়।
যেহেতু এখানে H+ তৈরি হচ্ছে না, সেহেতু উপরের রুলস অনুযায়ী Na+ reabsorption হচ্ছে না। ফলে Na loss হচ্ছে, সাথে loss হচ্ছে পানি, হচ্ছে Diuresis। আর এভাবেই তারা কাজ করে।
কিন্তু সাথে কিছু অকাজও করে। কিরকম?
উপরের বিক্রিয়া খেয়াল করলে দেখবেন HCO3- তৈরি হচ্ছে না, ফলে প্লাজমাতে HCO3- কমে গিয়ে metabolic acidosis হচ্ছে। এ কারণেই আজকাল আর এই diuretics তেমন ব্যবহৃত হয় না। যদিও বেশ potent, কারণ PCT তে 65% Na reabsorption হয়, আর এরা সেটা prevent করতে পারে।
Loop diuretics:
এটা যে potent diuretics তা আমাদের জানা। কারণ এরা যেখানে কাজ করে সেই Ascending limb of loop of Henle তে 25% Na reabsorption হয়। শুধু তাই নয়, সেখানে আছে Na K Cl co-transport, যাকে তারা inhibit করে। অর্থাৎ একইসাথে Na K Cl তিনটা electrolyte এর reabsorption prevent করছে, আর এ কারণেই এরা বেশ potent।
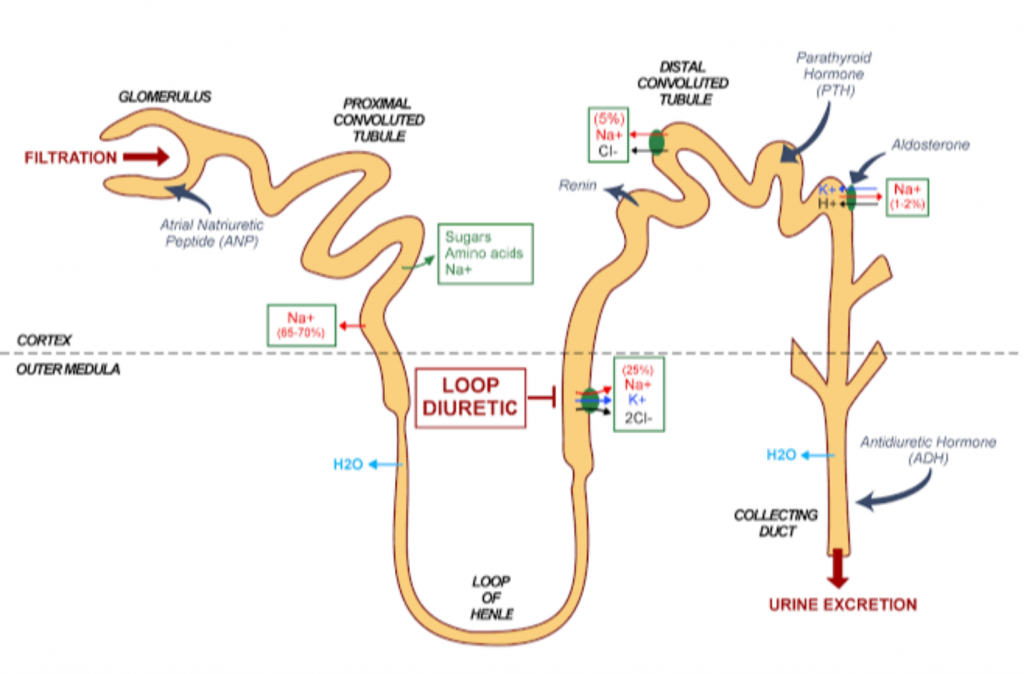
বেশি potency দেখাতে গিয়ে electrolyte imbalance করে ফেলে। আর কোনটাকে বেশি imbalance করে সেটাও এতক্ষণে বুঝে গেছি। সেটা হল K, অর্থাৎ Hypokalemia করে। আর এ কারণেই এদের সাথে অনেক সময় Potassium sparing diuretics এড করে দেওয়া হয় K loss ঠেকানোর জন্য।
Loop of henle তে Ca ও Mg channel আছে, Loop diuretics এতটাই potent যে এদেরকেও inhibit করে। ফলে Ca ও Mg absorption কম হয়ে করে Hypocalcemia (tetany হতে পারে) ও Hypomagnesemia (PTH secretion কমে যেতে পারে)। Hypercalcemia ও Hypermagnesemia এর চিকিৎসায় তাই এদের ব্যবহার করা যায়।
Thiazide diuretics:
Loop যেখানে inhibit করে Na K Cl co-transport কে, সেখানে এই Thiazide inhibit করে Na Cl co-transport কে, এখানে কোন K নাই। অন্যদিকে DCT তে Na reabsorption ও বেশ কম, 2-3%. তাই সব মিলিয়ে Thiazide একটু দূর্বল diuretics। যদিও দূর্বল, আবার K reabsorprion ও inhibit করে না, তারপরেও তারা Hypokalemia করে। যা উপরের loop diuretics থেকে বেশি।
কিন্তু কিভাবে? এর উত্তর খুঁজতে চিন্তার একটু গভীরে যাই। DCT তে macula densa cell আছে, যাদের কাজ হল Ca sense করে signal পাঠানো। Thiazide ব্যবহারে Na reabsorption কমে গিয়ে DCT lumen এ Na concentration বেড়ে যায়। Macula densa তাই দেখে afferent artetiole এর JG cell কে সিগনাল পাঠিয়ে বলে ‘Na সব শরীর থেকে বের হয়ে যাচ্ছে, জলদি কিছু করো’। ফলে JG cell থেকে renin বের হয়, activate করে renin angiotensin aldosterone mechanism কে, হয় aldosterone secretion. আর এই aldosterone collecting duct এর Na K counter-transport কে stimulate করে, ফলে Na reabsorb হয় আর K loss হয়, আর এভাবেই এরা Hypokalemia করে।
Loop diuretics পড়ার সময় দেখেছি তারা Hypocalcemia করে, কিন্তু এই Thiazide করে উল্টোটা অর্থাৎ Hypercalcemia। কিভাবে?
আগে জেনেছি DCT তে Na Ca counter-transport আছে। Thiazide এটাকেও indirectly inhibit করে, ফলে Na loss হয় আর Ca reabsorption হয়, করে hypocalcemia।
যেহেতু এরা Ca reabsorption বেশি করে, ফলে tubular ca concentration কমে যায়। Idiopathic hypercalciuria যেখানে যেখানে tubular Ca concentration বেশি হয়ে renal stone formation করে, যার চিকিৎসায় এই thiazide ব্যবহার করা যায়, renal stone কম হয়। এটা একদিক থেকে তার ভাল গুণ, কিন্তু খারাপ গুণও বটে।
পূর্বের একটা topic এ জেনেছি Hypercalcemia Pancreatitis করে, তাহলে বলতেই পারি দীর্ঘদিন Thiazide ব্যবহারে Hypercalcemia হয়ে Pancreatitis হতে পারে।
উপরে ৩ টা diuretics পড়া হল। তার মধ্যে প্রথমটা অর্থাৎ Carbonic anhydrase inhibitor এ জেনেছি তারা Metabolic acidosis করে। কিন্তু পরের দুটো অর্থাৎ loop ও thiazide করে Metabolic alkalosis। কিভাবে?
সে এক মজার ঘটনা। তারা দুটোতেই Hypokalemia করে। প্লাজমার K কমে গেলে সেটা বাড়াতে cell এর ভিতর থেকে K বাইরে বের হয়, বিনিময়ে প্লাজমা থেকে H চলে যায় cell এর মধ্যে, হয় alkalosis। Alkalosis এ যে ঝামেলাগুলো হয় তার মধ্যে অন্যতম হল ionized Ca কমে গিয়ে hypocalcemic tetany।
Potassium sparing diuretics (Aldosterone antagonists):
Aldosterone কোথায় কি কাজ করে উপরে জেনেছি। অর্থাৎ Aldosterone যেমন CD এর Na K counter-transport কে stimulate করে, ঠিক উল্টোটা অর্থাৎ inhibit করে তারই antagonist Spironolactone, ফলে Na loss হয়ে diuresis হয়, আর K reabsorption হয়। আর তাই এদেরকে Potassium sparing diuretics বলে। আর একারণেই অন্য যেসব diuretics Hypokalemia বেশি করে তাদের সাথে এদের ব্যবহার করা হয়।
Conn’s syndrome এ বেশি বেশি Aldosterone secretion হয়ে বাড়ে Na ও water reabsorption, ফলে হয় resistant hypertension। এক্ষেত্রে spironolactone ভাল কাজ করে। কিন্তু spironolactone এর একটা খারাপ দিক হল তারা painful gynaecomastia করে।
Vasopressin (ADH) receptor antagonist:
Plasma osmolality maintain করে ADH। Plasma osmolality বেড়ে গেলে ADH DCT ও CD হতে পানি absorb করে। কিন্তু তার antagonist গুলো vasopressin receptor কে inhibit করে aquaporin channel তৈরিতে বাঁধা প্রদান করে, ফলে পানি আর absorb না হয়ে diuresis হয়।
SIADH এর চিকিৎসায় এদের ব্যবহার করা যায়, যেখানে অন্যান্য diuretics ও ব্যবহার করা হয় urine volume বাড়ানোর জন্য।
কী কী ক্ষতি করতে পারে?
উপরে কিছু পড়েছি, আর
- Diuresis বেশি হলে Hypotension.
- Acid-Base, Electrolyte imbalance
- Hyperlipidemia
- Hyperuricemia
- Hyperglycaemia
মোটামুটি শেষের দিকে আমরা।
তো Diuretics ব্যবহার করি কেন?
ব্যবহার মোটামুটি উপরে অনেকটাই পড়েছি, এক কথায় বললে oedema কমাতে, heart failure এ fluid volume কমিয়ে cardiac wirkload কমাতে। এরপর বললে HTN এ, যেখানে thiazide diuretics বেশি ব্যবহার করা হয় কারণ আগেই জেনেছি। এরা electrolyte imbalance কম করে। আর একটা কারণ হল thiazide গুলো vascular smooth muscle এর resistance কমায়, তাই বলা হয় প্রেশার কমাতে thiazide is more potent than loop diuretics।
পানি দিয়ে শুরু করেছিলাম, মদ দিয়ে শেষ করি। Alcohol posterior pituitary gland থেকে ADH release inhibit করে, যার ফলেও diuresis হয়। তাই বলে রোগীকে কিন্তু পাগলা সেফুদার মত “মদ খা, diuresis হবে” এ উপদেশ দেয়া যাবে না!
ডা. কাওসার উদ্দীন
ঢামেক, কে-৬৫

Pingback: Role of Oral Hypoglycemic Agents in Postprandial Hyperglycemia ।। হাবিজাবি ২১ – Platform | CME